PCOS (zespół policystycznych jajników) to częsty problem hormonalny u kobiet w wieku rozrodczym. Dla wielu osób PCOS oznacza jedno: „coś jest nie tak z moim cyklem”. Ale PCOS to nie tylko miesiączka. To też metabolizm, insulina, skóra, włosy, samopoczucie, a czasem także płodność.
W tym poradniku wyjaśniam prosto:
- po czym poznać PCOS,
- jakie są objawy PCOS (także psychiczne),
- jak wygląda diagnostyka,
- na czym polega leczenie,
- oraz dlaczego dieta o niskim IG i gotowy plan żywieniowy mogą realnie pomóc.
PCOS to zaburzenie hormonalne, w którym często występują nieregularne owulacje, objawy nadmiaru androgenów i czasem charakterystyczny obraz jajników w USG.
PCOS w skrócie
Co to jest PCOS?
PCOS (zespół policystycznych jajników) to zaburzenie hormonalne, w którym często występują: nieregularne owulacje, objawy nadmiaru androgenów (np. trądzik, hirsutyzm) oraz czasem charakterystyczny obraz jajników w USG.
Po czym poznać PCOS?
Najczęściej po: nieregularnych miesiączkach, trudnościach z owulacją, trądziku, nadmiernym owłosieniu, wypadaniu włosów i/lub łatwiejszym przybieraniu na masie (zwłaszcza w okolicy brzucha).
Czy PCOS wyjdzie z krwi?
Nie ma jednego badania z krwi, które „potwierdza PCOS”. Diagnoza opiera się na objawach, cyklu, USG i wykluczeniu innych przyczyn.
Co pomaga przy PCOS?
U wielu kobiet kluczowe są: dieta o niskim IG, aktywność fizyczna, sen i redukcja stresu. Czasem potrzebne są leki lub leczenie wspierające owulację.
Czym jest PCOS i dlaczego dotyczy też insuliny?
PCOS to zaburzenie, które często łączy się z insulinoopornością. To ważne, bo insulina działa nie tylko na poziom cukru we krwi. U części kobiet z PCOS zbyt wysoka insulina może nasilać produkcję androgenów (hormonów „męskich”), a to z kolei wpływa na cykl, skórę i owulację.
Dlatego w praktyce leczenie PCOS zwykle nie kończy się na „tabletce na cykl”. Często potrzebne jest podejście całościowe: styl życia + dieta + (czasem) farmakoterapia.

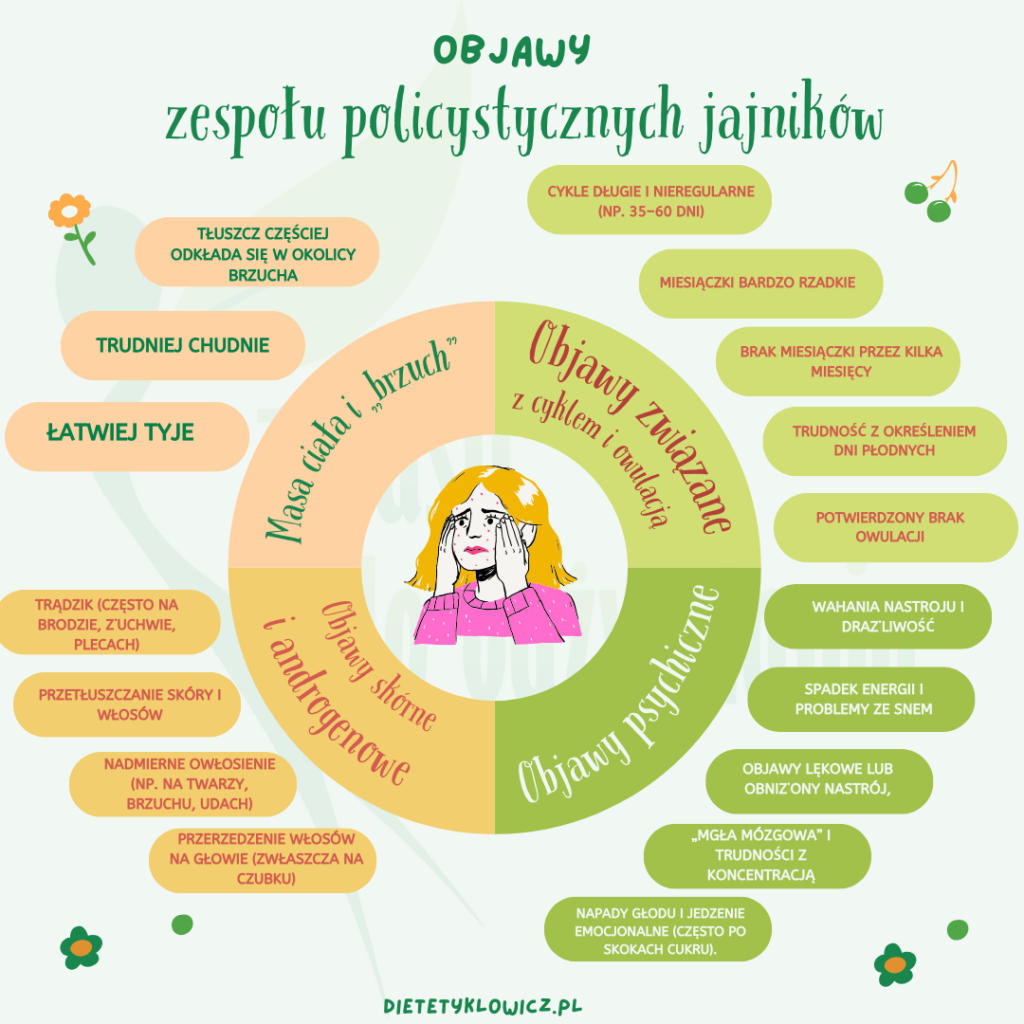
PCOS objawy — jakie są najczęstsze?
1) Objawy związane z cyklem i owulacją
To jedna z najczęstszych przyczyn, dla których pacjentki zaczynają szukać informacji o PCOS.
Typowe sygnały:
- cykle długie i nieregularne (np. 35–60 dni),
- miesiączki bardzo rzadkie,
- brak miesiączki przez kilka miesięcy,
- trudność z określeniem dni płodnych,
- potwierdzony brak owulacji.
Ważne: nieregularny cykl nie zawsze oznacza PCOS, ale jest mocnym powodem, żeby zrobić diagnostykę.
2) Objawy skórne i „androgenowe”
U części kobiet PCOS daje objawy związane z wyższą aktywnością androgenów.
Najczęściej:
- trądzik (często na brodzie, żuchwie, plecach),
- przetłuszczanie skóry i włosów,
- nadmierne owłosienie (np. na twarzy, brzuchu, udach),
- przerzedzenie włosów na głowie (zwłaszcza na czubku).
To właśnie te objawy często obniżają pewność siebie — i nie ma w tym nic „błahego”. Warto o tym mówić i działać, bo wiele da się poprawić.
3) Masa ciała i „brzuch” przy PCOS
Część kobiet z PCOS zauważa, że:
- łatwiej tyje,
- trudniej chudnie,
- tłuszcz częściej odkłada się w okolicy brzucha.
To może wynikać m.in. z wahań glukozy i insuliny, ale też z przewlekłego stresu, gorszego snu i zmęczenia, które utrudniają regularność posiłków i aktywność.
Dobra wiadomość: przy dobrze dobranej diecie (zwłaszcza o niskim IG) i planie działania redukcja masy ciała może być prostsza — bez głodówek.
4) Objawy psychiczne w PCOS
To temat, który często jest pomijany, a bardzo ważny.
W PCOS mogą pojawiać się:
- wahania nastroju,
- drażliwość,
- spadek energii,
- problemy ze snem,
- objawy lękowe lub obniżony nastrój,
- „mgła mózgowa” i trudności z koncentracją,
- napady głodu i jedzenie emocjonalne (często po skokach cukru).
Dlaczego? Jednym z powodów mogą być wahania glukozy i insuliny oraz przewlekłe przeciążenie stresem. Dlatego styl życia i dieta potrafią poprawić nie tylko cykl, ale też samopoczucie.
Najczęstsze objawy PCOS to nieregularne miesiączki, trądzik, nadmierne owłosienie, wypadanie włosów, trudności z owulacją, napady głodu i łatwiejsze tycie w okolicy brzucha.
Po czym poznać, że mam PCOS? (prosta checklista)
Jeśli masz kilka z poniższych punktów, warto iść w diagnostykę:
- cykl nieregularny lub bardzo długi,
- owulacje rzadkie albo brak,
- trądzik, przetłuszczanie skóry,
- nadmierne owłosienie lub wypadanie włosów,
- trudność z redukcją masy ciała,
- senność po posiłkach, napady głodu na słodkie,
- problemy z zajściem w ciążę.
To nie jest diagnoza „z internetu” — to wskazówka, że warto wykonać badania.
Jak ginekolog stwierdza PCOS?
Najczęściej stosuje się kryteria rotterdamskie. PCOS rozpoznaje się zwykle wtedy, gdy spełnione są 2 z 3:
- rzadkie owulacje lub ich brak,
- objawy nadmiaru androgenów i/lub podwyższone androgeny w badaniach,
- charakterystyczny obraz jajników w USG.
Uwaga: lekarz powinien też wykluczyć inne przyczyny zaburzeń cyklu (np. problemy z tarczycą, hiperprolaktynemię).
Jak sprawdzić, czy ma się PCOS? Jakie badania?
Nie ma jednego „testu na PCOS”. Najczęściej potrzebny jest zestaw:
Badania hormonalne (przykładowo — lekarz dobiera indywidualnie)
- LH, FSH,
- testosteron (całkowity/wolny), SHBG,
- DHEA-S,
- prolaktyna,
- TSH (tarczyca).
Metabolizm (szczególnie ważne przy PCOS)
- glukoza i insulina na czczo,
- czasem krzywa glukozowo-insulinowa,
- lipidogram.
USG ginekologiczne
USG pomaga ocenić jajniki, ale samo USG nie zawsze wystarcza do rozpoznania — liczy się cały obraz.
PCOS rozpoznaje się na podstawie objawów, cyklu, USG i wykluczenia innych przyczyn — nie ma jednego badania z krwi, które samo potwierdza PCOS.
Czy PCOS wyjdzie z krwi?
Nie wprost.
Badania z krwi mogą pokazać:
- androgeny wyższe niż norma,
- zaburzenia metaboliczne (np. insulina),
- inne przyczyny (np. tarczyca).
Ale PCOS rozpoznaje się na podstawie objawów + cyklu + USG + wykluczenia innych chorób.
Co jest powodem PCOS? (pcos od czego?)
PCOS ma zwykle kilka przyczyn naraz. Najczęściej mówi się o:
- predyspozycjach genetycznych,
- insulinooporności i wysokiej insulinie,
- czynnikach stylu życia (sen, stres, ruch, dieta).
To oznacza jedno: nawet jeśli masz genetyczne skłonności, masz realny wpływ na objawy poprzez styl życia.
Czy PCOS boli? Co boli przy PCOS?
PCOS samo w sobie często nie daje silnego bólu. Jeśli jednak masz:
- mocny ból podbrzusza,
- bardzo bolesne miesiączki,
- ból przy współżyciu,
to warto to sprawdzić, bo przyczyny mogą być inne (np. endometrioza, torbiele, stany zapalne). Wtedy nie zwlekaj z konsultacją.
Czym grozi nieleczone PCOS?
Nieleczone lub niekontrolowane PCOS może zwiększać ryzyko:
- insulinooporności i cukrzycy typu 2,
- zaburzeń lipidowych i nadciśnienia,
- stłuszczenia wątroby,
- problemów z płodnością,
- przerostu endometrium przy długich przerwach w miesiączce.
Tu nie chodzi o straszenie. Chodzi o to, że regularna kontrola i styl życia naprawdę działają ochronnie.
Leczenie PCOS — co najczęściej pomaga?
Leczenie dobiera lekarz, ale w praktyce najczęściej łączy się kilka elementów:
1) Styl życia i dieta (często fundament)
Dieta
Najczęściej sprawdza się kierunek niski IG / niski ładunek glikemiczny i model „śródziemnomorski”: dużo warzyw, sensowne porcje węglowodanów, dobre białko i zdrowe tłuszcze. W praktyce cel jest prosty: stabilna glikemia i sytość, żeby ograniczyć napady głodu i skoki energii.
Jeśli jest nadmiar masy ciała, nawet 5–10% redukcji u części kobiet potrafi poprawić owulację i regularność cyklu.
Ruch (bez spiny, ale regularnie)
Sen i stres
7–9 godzin snu i obniżanie stresu (choćby krótkim spacerem, jogą, rozciąganiem) często robią różnicę w apetycie, energii i konsekwencji w diecie.
Suplementacja jako dodatek do podstaw
Jeśli chcesz zacząć „łagodniej” zanim sięgniesz po leki, najczęściej rozważa się:
- inozytol (myo- / D-chiro-) jako wsparcie, zwłaszcza gdy celem jest owulacja/metabolizm,
- NAC jako opcjonalne wsparcie — raczej dodatek niż fundament.
2) Farmakoterapia (gdy potrzebna)
Leki mogą bardzo pomóc, ale dobiera je lekarz pod konkretny cel: cykl, objawy androgenowe, płodność, metabolizm.
Tabletki antykoncepcyjne (COC)
Ważne: COC zwykle nie leczą przyczyny PCOS, tylko kontrolują objawy (np. regulują krwawienia, mogą zmniejszać trądzik i hirsutyzm). Dlatego często warto najpierw zacząć od diety, ruchu i ewentualnej suplementacji, a po leki sięgać wtedy, gdy objawy są nasilone, potrzebna jest antykoncepcja albo styl życia nie daje wystarczającej poprawy.
Leki poprawiające wrażliwość na insulinę
Bywają rozważane, gdy problemem jest insulinooporność lub zaburzenia gospodarki węglowodanowej.
Leczenie wspierające owulację
Jeśli planujesz ciążę i owulacje są rzadkie lub brak — lekarz może włączyć leczenie indukujące owulację i zaproponować monitoring.
Dieta o niskim IG przy PCOS — dlaczego działa?
Najprościej: niski IG pomaga utrzymać stabilny cukier i insulinę.
A to ma znaczenie, bo u wielu kobiet z PCOS wysoka insulina nasila zaburzenia hormonalne i apetyt.
Dieta o niskim IG może pomóc:
- zmniejszyć napady głodu i „ciągoty na słodkie”,
- ułatwić redukcję masy ciała,
- poprawić regularność cyklu,
- wesprzeć płodność,
- poprawić energię i samopoczucie.
Jeśli chcesz gotowe rozwiązanie, zobacz moje plany żywieniowe o niskim IG: https://dietetyklowicz.pl/oferta/
Co jeść przy PCOS (niski IG) — prosta lista
Produkty, które zwykle są „bazą” przy PCOS
- warzywa (dużo, do każdego posiłku),
- pełne ziarna: kasze, płatki owsiane, pieczywo żytnie/razowe (w tolerowanej ilości),
- strączki (jeśli dobrze tolerujesz),
- nabiał naturalny lub alternatywy (jeśli pasują),
- jaja, chude mięso, tofu,
- zdrowe tłuszcze: oliwa, orzechy, pestki, awokado.
Produkty, które warto ograniczyć (bo podbijają skoki glukozy)
- słodzone napoje,
- słodycze „na codzień”,
- białe pieczywo i drożdżówki,
- ultra-przetworzone przekąski.
To nie jest lista „zakazów”. To lista rzeczy, które najczęściej przeszkadzają w stabilizacji glikemii.

Jak układać posiłek przy PCOS (prosty schemat talerza)
Jeśli chcesz jeść prosto i skutecznie, stosuj zasadę:
- 1/2 talerza warzywa,
- 1/4 talerza białko (jaja/mięso/nabiał/tofu/strączki),
- 1/4 talerza węglowodany złożone (kasza/ryż/pełne ziarna),
- łyżka tłuszczu (oliwa/orzechy/pestki).
To jeden z najprostszych sposobów, żeby obniżyć ładunek glikemiczny posiłku.

Przykład dnia o niskim IG (bez „fit spiny”)
Śniadanie: omlet z warzywami + kromka żytniego pieczywa
II posiłek: jogurt naturalny + owoce jagodowe + orzechy
Obiad: kurczak/tofu + kasza + duża porcja surówki
Kolacja: sałatka z jajem i oliwą + pieczywo razowe
Jeśli wolisz mieć gotowe rozpiski, zajrzyj tu: gotowe jadłospisy o niskim IG.
Najczęstsze błędy przy PCOS (i jak je naprawić)
- Za mało białka → większy głód i podjadanie
- „Dieta 1200 kcal” → szybkie zmęczenie, napady apetytu
- Dużo słodkich przekąsek „w ciągu dnia” → huśtawka glukozy
- Chaotyczne jedzenie i podjadanie między posiłkami → trudniej o stabilny cykl i energię
- Brak snu → większy apetyt i gorsza wrażliwość na insulinę
Czy trzeba eliminować gluten lub nabiał przy PCOS?
Nie zawsze. Eliminacje mają sens, gdy:
- masz nietolerancję,
- nasilone objawy jelitowe,
- lekarz zaleci konkretną strategię.
W PCOS najczęściej najważniejsze są: niski IG, jakość produktów, regularność i sytość.
Jeśli chcesz porównać różne podejścia dietetyczne, możesz przeczytać dieta keto w PCOS – kiedy ma sens, a kiedy nie
Aktywność fizyczna przy PCOS — co wybrać?
Najlepiej działa połączenie:
- treningu siłowego 2–3 razy w tygodniu,
- spacerów prawie codziennie,
- oraz czegoś „dla głowy” (joga, rozciąganie, taniec).
I teraz ważne: przy PCOS ogromną rolę gra NEAT, czyli ruch „w tle” dnia (chodzenie, schody, krzątanie się). To często właśnie NEAT robi największą różnicę, bo działa codziennie.
Dlaczego to pomaga? Regularny ruch:
- poprawia wrażliwość na insulinę,
- zmniejsza skoki cukru po posiłkach (świetny trik: 10–15 minut spaceru po jedzeniu),
- wspiera redukcję masy ciała i reguluje apetyt,
- poprawia samopoczucie.
Prosto w praktyce: celuj w więcej kroków każdego dnia + siłowy 2–3×/tydz.
PCOS a ciąża — jak zwiększyć szanse zajścia w ciążę?
Jeśli starasz się o ciążę, celem jest powrót owulacji i lepsza jakość cykli.
Co zwykle pomaga:
- dieta o niskim IG,
- regularna aktywność,
- sen i mniej stresu,
- redukcja masy ciała, jeśli jest nadmiar (nawet 5–10% bywa przełomem),
- monitoring owulacji,
- konsultacja z ginekologiem (czasem potrzebne leczenie owulacji).
Napisałam o tym odrębny post. PCOS a ciąża.
Kiedy są dni płodne przy PCOS?
rzy PCOS cykle bywają nieregularne, więc kalendarzyk w telefonie często nie ma jak „trafić”. Dni płodne najlepiej wyznaczać metodami, które pokazują, co realnie dzieje się w organizmie:
- obserwacja śluzu szyjkowego i temperatury (BBT),
- testy owulacyjne (LH) — pomocne, ale u części kobiet mylące,
- monitoring USG u lekarza — najpewniejszy, gdy zależy Ci na pewności.
Testy owulacyjne przy PCOS — dlaczego mogą wprowadzać w błąd?
Testy owulacyjne wykrywają wzrost LH (tzw. „pik”), który zwykle pojawia się przed owulacją. Problem w PCOS polega na tym, że:
- LH może być podwyższone już „w tle”, więc testy częściej wychodzą dodatnie lub „prawie dodatnie”,
- mogą zdarzać się kilka fal LH w jednym cyklu (organizm próbuje doprowadzić do owulacji), ale owulacja nie musi zajść,
- dodatni test mówi: „LH rośnie”, ale nie potwierdza, że pęcherzyk pękł.
Czyli: test LH ≠ pewna owulacja.
Przy PCOS testy owulacyjne mogą być pomocne, ale bywają mylące, bo wykrywają wzrost LH, a nie samą owulację. Najlepiej łączyć testy z obserwacją śluzu i temperatury lub potwierdzać owulację monitoringiem USG.
Kiedy testy owulacyjne mają sens przy PCOS?
Są bardziej użyteczne, jeśli:
- masz cykle w miarę powtarzalne (nawet dłuższe),
- widzisz jasny schemat: negatywne → krótko mocno pozytywne → znów negatywne,
- łączysz je z inną metodą, zamiast opierać się tylko na nich.
Jak zwiększyć skuteczność testów (praktycznie)
Najlepsza strategia przy PCOS to łączenie metod:
USG (monitoring)
Jeśli starania trwają, cykle są bardzo nieregularne albo testy wychodzą „ciągle dodatnie” — monitoring często oszczędza stres i czas, bo pokazuje: czy pęcherzyk rośnie i czy pękł.
Test LH + śluz
Jeśli test robi się ciemniejszy i jednocześnie pojawia się śluz „płodny” (bardziej rozciągliwy, przejrzysty), to jest to mocniejszy sygnał, że okno płodne może się zbliżać.
Test LH + temperatura (BBT)
Temperatura potwierdza, czy owulacja rzeczywiście była: po owulacji powinna utrzymać się wyraźnie wyżej przez kilka dni.
To ważne, bo przy PCOS możesz mieć dodatni test LH, a owulacji wcale nie.

FAQ — najczęstsze pytania
Jakie są pierwsze objawy PCOS?
Najczęściej: nieregularne miesiączki, długie cykle, trądzik, przetłuszczanie skóry, nadmierne owłosienie lub wypadanie włosów.
Jak sprawdzić, czy ma się PCOS?
Najczęściej: wywiad, badania hormonalne i metaboliczne, USG oraz wykluczenie innych przyczyn zaburzeń cyklu (np. tarczyca).
Czy PCOS wyjdzie z krwi?
Nie ma jednego testu. Krew pomaga ocenić hormony i metabolizm, ale diagnoza jest całościowa.
Co jest powodem PCOS?
Zwykle miks: genetyka + insulina + styl życia (sen, stres, ruch, dieta).
Czym grozi nieleczone PCOS?
Wyższym ryzykiem problemów metabolicznych (np. cukrzycy typu 2), problemów z płodnością i przerostu endometrium przy długich przerwach w miesiączce.
Co boli przy PCOS?
PCOS nie musi boleć. Silny ból warto sprawdzić, bo przyczyna może być inna (np. endometrioza).
Jak wygląda kobieta z PCOS?
Nie ma jednego „wyglądu”. Często pojawia się trądzik, przetłuszczanie skóry, hirsutyzm, przerzedzenie włosów lub tendencja do otyłości brzusznej — ale nie zawsze.
Jak zajść w ciążę przy PCOS?
Najczęściej pomaga styl życia: niski IG, ruch, sen, redukcja stresu. Jeśli trzeba, lekarz wdraża leczenie owulacji. Cały wpis blogowy o ciąży przy PCOS.
Czego nie wolno przy PCOS?
Nie ma jednej listy zakazów. Najczęściej ogranicza się słodzone napoje, słodycze i ultra-przetworzone produkty, bo nasilają skoki glukozy i insuliny.
Podsumowanie
PCOS to problem hormonalno-metaboliczny. Objawy to nie tylko miesiączka, ale też skóra, włosy, energia, masa ciała i samopoczucie. Diagnoza wymaga całościowego podejścia, a leczenie zwykle opiera się na stylu życia i — jeśli potrzeba — lekach.
Jeśli chcesz zacząć od prostego kroku, który naprawdę robi różnicę: dieta o niskim IG.
👉 Zobacz moje plany żywieniowe o niskim IG.
👉 Lub przejrzyj gotowe jadłospisy.


